Chirurgie de la petite saphène : résultats à 4 ans après résection de la jonction saphéno-poplitées incontinente

Chirurgie de la petite saphène : résultats à 4 ans après résection de la jonction saphéno-poplitées incontinente
RESUME
Vingt patients consécutifs ont été opérés d’une incontinence petite saphène avec résection de la jonction saphéno-poplitée (JSP) et revus à 4 ans. Un présentait une récidive sur moignon long ou une perforante de la fosse poplitée (ce patient présentait une insuffisance veineuse profonde), un présentait une récidive alimentée par une incontinence des veines jumelles inexistante lors de la première intervention (ce patient présentait une JSP haute incontinente inaccessible chirurgicalement dont il persistait un moignon long sans flux et sans reflux), les 18 autres patients présentaient un excellent résultat (tous ces patients présentaient une JSP en situation poplitée, un abouchement séparé des veines jumelles et un système veineux profond normal).
ABSTRACT
Twenty consecutive patients presented with an insufficent saphenous-popliteal junction (SPJ) had a follw-up four year after the resection of the SPJ. Out of these 20 patients, only one showed recurrent varicosis in the popliteal fossa fed by a long residual stump, (this patient had a deep venous insufficiency). Another patient presented with recurrent varicosis fed by an insufficient gastrocnemius vein which did not exist at the time of the first operation ; this patient had an insufficient high SPJ, surgically unreachable, a portion of which remained present at the follow-up but without any reflux. The remained 18 patients all presented with excellent results (all of them had a SPJ located in the popliteal fossa, a separated junction with the gastrocnemius veins and a competent deep venous system).
INTRODUCTION
La chirurgie de la jonction saphéno-poplitée (JSP) est toujours considérée comme une chirurgie à risques. Actuellement, malgré une technique opératoire parfaitement sécurisée, cette chirurgie présente encore des risques inhérents plus à sa pathologie mal connue qu’à la technique opératoire elle-même. En effet la JSP est fondamentalement différente de la jonction saphéno-fémorale. Il y a peu d’étude de résultats à long terme. Seules, des études rétrospectives ont montré que les récidives poplitées survenant après exérèse de la petite saphène incontinente étaient dues, dans la grande majorité des cas, à des insuffisances d’exérèse [1, 2] et que cette insuffisance d’exérèse était due, en partie, à l’absence d’examen écho-Doppler préopératoire et souvent à l’inexpérience des opérateurs [3]. Nous avons voulu évaluer les résultats à long terme d’une exérèse de la petite saphène incontinente, à priori, complète chirurgicalement et écho-guidée par un examen écho-Doppler préopératoire.
MATERIEL ET METHODE
Vingt patients consécutifs ont été inclus dans cette étude prospective (une partie de ces patients étaient inclus dans l’étude multicentrique comparative – chirurgie versus écho-sclérothérapie – organisée par la Société Française de Phlébologie).
Les critères d’inclusions étaient la présence d’une incontinence de la petite saphène avec un reflux supérieur à 1 seconde ; reflux se poursuivant jusqu’au tiers moyen du mollet avec une petite saphène d’un diamètre inférieur à 10 mm. Cliniquement les patients devait être classés entre C2 et C6 de la classification CEAP avec un score de dysfonctionnement veineux chronique entre 1 et 18 et un score d’invalidité entre 1 et 3.
Les patients ont été sélectionnés par un examen clinique et écho-Doppler (Hitachi Katana sonde 7.5 Mhz, Ecoscan, Les Ulis, France). Le repérage et le marquage préopératoire ont été réalisé par l’opérateur quelques heures avant l’intervention (Esaote AU 530 sonde 10 Mhz, Biomedica, Leperreux, France). L’examen écho-Doppler a été réalisé en position debout en appui sur le membre opposé, le reflux a été recherché par des manœuvres de compression décompression du mollet.
Les patients ont été classés selon la classification CEAP en incluant la classe clinique, le score d’invalidité et de dysfonctionnement veineux. La gène ressentie sur le membre et la douleur du membre ont été évalué par le patient sur une échelle de 0 à 10.
La continence de la veine poplitée, l’existence d’un tronc commun entre les veines jumelles et la petite saphène, la continence du tronc commun ou des veines jumelles ainsi que la présence de perforantes ont été recherchées. L’abouchement des veines jumelles a été classé selon la classification de Perrin [4], Type A : abouchement séparé, Type B : ostium commun, Type C : tronc commun, Type D : autres.
Seize femmes et 4 hommes ont été inclus dans l’étude. La moyenne d’age était de 47.2 ans (extrême 30-58 ans). Seize patients étaient classés C2, un C1, un C5, et 2 C4. L’index moyen de masse corporelle était de 23 (extrême 19.1-28.9).
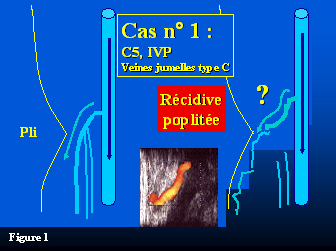
Lors de l’inclusion, une patiente (cas n°1) (figure 1) classée C5 présentait un reflux veineux poplité, un tronc commun incontinent avec les veines jumelles (type C).
Figure 1 :
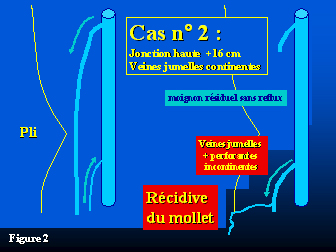
Une patiente (cas n°2) (figure 2) présentait un abouchement haut de la petite saphène 16 cm au-dessus du pli poplité.
Figure 2 :
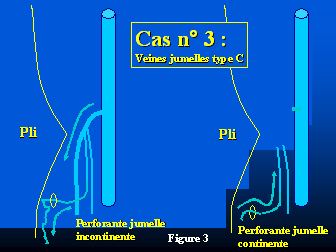
Un autre patient (cas n°3) (figure 3) présentait un tronc commun incontinent avec les veines jumelles (type C) ainsi qu’une perforante jumelle latérale.
Figure 3 :
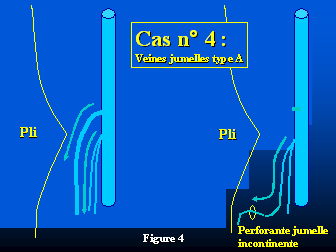
Un autre patient (cas n°4) (figure 4) présentait une veine jumelle incontinente (type A).
Figure 4 :
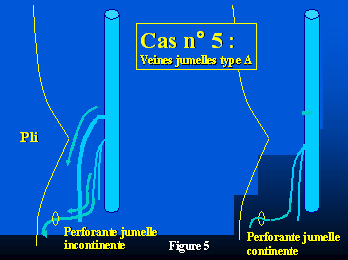
Un patient (cas n° 5) (figure 5) présentait des veines jumelles petites mais incontinentes (type A) avec une perforante jumelle médiale incontinente.
Figure 5 :
Les 15 autres patients ne présentaient pas d’insuffisance veineuse profonde, pas de tronc commun avec les veines jumelles, pas d’insuffisance des veines jumelles et pas de perforantes incontinentes.
L’intervention a été réalisée sous anesthésie locale selon les principes déjà décrits [5]. Un stripping du tronc de la petite saphène a été réalisé rigoureusement en fonction de la longueur de l’incontinence par invagination l’aide d’un Pin stripper [6]. La compression postopératoire a été réalisée par la mise en place de 2 bas élastiques superposés de contention II (20 mm de Hg) pour 2 jours suivi de la mise en place d’un seul bas de contention II (20 mm de Hg) pour 30 jours. Une prévention anti-thromboembolique aux Hbpm a été systématique pendant 8 jours.
Tous les patients ont été revus à 30 jours et à 4 ans. Au contrôle à 4 ans les mêmes critères cliniques et écho-Doppler ont été recherchés.
RESULTATS
Le diamètre moyen de la jonction saphéno-poplitée avant son abouchement était de 6 mm (extrême : 3.8-9 mm).
Tous les patients ont été opérés sous anesthésie locale avec un volume moyen d’injection de lidocaïne de 35.6 ml (extrême : 20-50 ml) et de médication adjuvante : Midazolam 2 ml, (extrême : 0-4 ml), Alfentanyl 0.44 ml, (extrême : 0-2 ml). Tous ont été opérés en ambulatoire. L’ablation du tronc saphène a consisté en 5 strippings longs, 3 strippings jusqu’au tiers inférieur de la jambe, 10 strippings jusqu’à mi-mollet et 2 ablations du quart supérieur du tronc saphène. Les collatérales incontinentes et les varices ont été retirés par 14 phlébectomies en moyenne (extrême : 6-30). Les jonctions saphéno-poplitée ont été liées au ras de la veine profonde sauf celle (cas n°2) qui était située 16 cm au-dessus du pli poplité (l’incision avait été réalisée, horizontalement, 8 cm au-dessus du pli). Dans le cas n°3 le tronc des veines jumelles incontinent a été lié. Dans le cas n°4 la veine jumelle incontinente a été respectée.
Aucunes complications neurologiques n’ont été constatées. Aucunes complications thromboemboliques n’ont été constatées. La durée moyenne d’arrêt de travail étaient 9 jours (extrême 1-15 jours) parmi les 13 patients qui avaient une activité professionnelle.
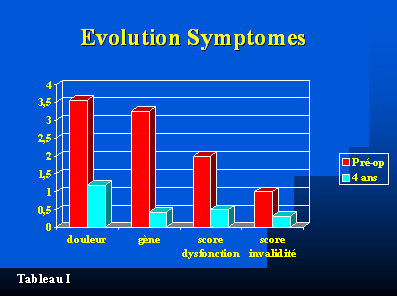
Le contrôle clinique à 4 ans montrait une amélioration importante de la douleur, de la gêne, du score de dysfonctionnement veineux et du score d’invalidité (tableau I).
Tableau I :
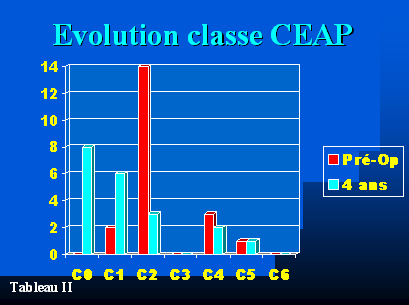
De la même façon il existait une très nette amélioration des scores de classe CEAP. En effet, 2 patients seulement étaient classés C1 ou C2 avant l’intervention et 14 patients étaient classés C1 ou C2 après l’intervention à 4 ans (Tableau II)
Tableau II :
Deux patients présentaient de nouveaux des varices du mollet, de petite taille (3 mm de diamètre) mais justifiant un nouveau traitement par phlébectomies ou sclérothérapie. L’un (cas n°1) présentait une nouvelle source de reflux au niveau de la fosse poplitée sous la forme d’une perforante de la fosse poplitée avec un abouchement latéral 3 cm au-dessus de la précédente incision, la nouvelle varice perforait l’aponévrose au-dessus et latéralement par rapport à la précédente incision et d’étendait jusqu’au tiers inférieur du mollet. Ce patient n’ayant pas été réopéré il a été impossible de diagnostiquer précisément aux examens échographiques l’origine de cette récidive. Ce patient était celui qui présentait à l’inclusion une insuffisance de la veine poplitée toujours présente au contrôle à 4 ans. L’autre patient (cas n°2) présentait une insuffisance du tronc des veines jumelles d’abouchement bas alimentant une perforante responsable de varices situées à la partie inférieure de la jambe. Cette insuffisance du tronc des veines jumelles n’existait pas à l’inclusion. Ce patient était celui qui présentait une jonction saphéno-poplitée de variété haute. Un moignon long de 4 cm non thrombosé était toujours visible à la face postérieure de la veine fémorale mais sans communication veineuse superficielle et sans reflux. Un patient (cas n°4) présentait une perforante jumelle médiale associée à une insuffisance de la veine jumelle interne négligée lors de l’intervention. Un autre (cas n°3), par contre, porteur d’une perforante jumelle médiale et d’une insuffisance associée de la veine jumelle interne qui avait été liée lors de l’intervention avait un excellent résultat avec une disparition de cette perforante. Tous les autres patients (dont les 4 hommes) avaient un excellent résultat sans varice, sans moignon résiduel, sans insuffisance des veines jumelles ni perforantes. Dans le même temps, un patient avait présenté une évolution variqueuse sur le territoire de la grande saphène du même membre (insuffisance d’une collatérale latérale du tronc de la grande saphène), ce patient faisait parti du groupe des bons résultats.
DISCUSSION
La plupart des études de résultats de la chirurgie de la veine petite saphène sont des études rétrospectives de récidives. Elles montrent que l’insuffisance d’exérèse est clairement mise en cause dans 75% des cas [2], 65% des cas [7], 47% [1] due à une ligature chirurgicale faite, souvent, en situation sous-fasciale, très à distance de l’abouchement de la petite saphène. La seule étude de résultat à long terme est celle de Fischer [8] qui a revu 198 patients sur 268 avec un suivi moyen de 9 ans. Il a mis en évidence 30% de récidives issue de la fosse poplitée. Mais il est, par ailleurs, difficile de classer ces récidives sans examen écho-Doppler précis du système veineux profond, superficiel et du système veineux musculaire réalisé avant l’intervention et au terme du suivi. L’éthiopathogénie des récidives dans certaines séries [8, 9] est, de ce fait, difficile à interpréter. D’autre part, il est difficile de séparer l’évolutivité variqueuse spontanée, l’évolutivité perturbée par l’intervention et la malfaçon technique. Dans notre série de 20 cas, parmi les 3 patients présentant de nouvelles varices, un seul peut être considéré comme un échec car présentant de nouvelles varices issues de la fosse poplitée ; les 2 autres présentaient des varices issues de veines jumelles incontinentes, les plus importantes étant issues de la veine jumelle la plus basse (en dessous de la fosse poplitée).
Malgré la petite taille de cet échantillon ces résultats illustrent assez bien les hypothèses pathogéniques de la récidive poplitée et particulièrement le risque élevé de récidives induites par les phénomènes d’hyper-pression veineuse profonde associée ou non à l’insuffisance veineuse profonde. En effet, dans cette série la seule véritable récidive poplitée apparaissant au niveau de la fosse poplitée était survenue dans le cas n°1 ou il existait une insuffisance veineuse profonde poplitée.
Il semble que la récidive ait une évolutivité fondamentalement différente après exérèse de la grande saphène ou de la petite saphène. Tout d’abord, la récidive poplitée semble être réopérée, significativement, plus précocement que la récidive inguinale après chirurgie de la grande saphène [2]. Cela traduit, peut-être, une moins bonne tolérance clinique de la récidive poplitée par rapport à la récidive inguinale. Dans certaine étude [8] la récidive poplitée apparaissait dés la première année. L’expérience quotidienne nous montre qu’elle peut être d’apparition très rapide, parfois douloureuse, parfois sous la forme d’une cicatrice devenant angiomateuse. La récidive inguinale après exérèse de la grande saphène semble dépendre surtout de la présence de varices résiduelles ou de troncs résiduels incontinents, alors que la récidive poplitée semble dépendre des anomalies de flux et de pression au niveau de la veine poplitée et de son confluent. Ainsi, le risque de récidive inguinale peut être limité par l’exérèse complète des varices résiduelles inguino-crurales alors que le risque de récidive poplitée est beaucoup moins bien contrôlé par l’ablation complète des varices (5% de récidives poplitées dans cette série).
Il n’y a pas de consensus concernant l’attitude à adopter devant les veines jumelles ; la ligature a été autant systématiquement condamnée [10] qu’elle a été discutée. Cette étude en est l’illustration, en effet, lier une veine jumelle incontinente fait disparaître la perforante incontinente associée (cas n°3), laisser une veine jumelle incontinente fait apparaître une perforante (cas n° 4) ; à l’inverse une perforante incontinente peut disparaître spontanément (cas n°5). Dans le cas n°1, c’est l’apparition spontanée d’une veine jumelle incontinente avec une perforante incontinente qui induit la récidive variqueuse.
La prévalence du sexe masculin dans les récidives poplitées [7, 8] ou dans les récidives poplitées apparaissant sous la forme de perforante de la fosse poplitée [2] a été mise en évidence dans plusieurs séries mais aucune corrélation entre la récidive et la musculature ou l’activité musculaire n’a été mise en évidence.
Lors de la manœuvre de compression des muscles du mollet, certains [11, 12] ont mis en évidence un reflux systolique au niveau de la valve ostiale de la veine petite saphène pouvant être secondaire à un obstacle mécanique postural sur la voie profonde (hyperextension du genou, compression de la veine poplitée par l’anneau du soléaire ou au niveau du canal des adducteurs). Cette hyper-pression à l’effort pourrait représenter un facteur de risque d’incontinence de la veine petite saphène et de récidive poplitée après suppression de la veine petite saphène.
Mais les mesures de pression veineuses poplitée à l’exercice ne permettent pas d’expliquer clairement le risque de forçage valvulaire de la valve ostiale de la petite veine saphène. En effet, d’une part, la pression veineuse poplitée n’augmente pas, systématiquement à l’effort et d’autre part, elle n’augmente pas systématiquement en présence d’un syndrome de compression extrinsèque [13]. Néanmoins, si la pression veineuse poplitée n’augmente pas systématiquement à l’exercice en présence d’une compression extrinsèque elle chute à l’exercice après la suppression chirurgical de la compression [14]. Dans cette étude la présence d’un reflux veineux poplité segmentaire était associée au syndrome de compression extrinsèque dans 37% des cas; la valve située juste en dessous de la compression était toujours incontinente. Les variations en hauteur de l’abouchement de la veine petite saphène et les variations en hauteur de la zone de compression expliquent probablement l’impossibilité d’établire une relation entre compression, hyperpression, reflux poplité et reflux dans la veine petite saphène. Les syndromes de compressions extrinsèques sont en effet fréquents dans la population de sujets sains (27%) [15] et il semble difficile d’impliquer les syndromes de compression extrinsèques dans la pathologie variqueuse poplitée.
CONCLUSION
A la différence des récidives inguinales de la chirurgie de la grande saphène qui semblent s’expliquer par les fautes techniques ou par les insuffisances d’exérèse variqueuses à la cuisse, les récidives poplitées de la chirurgie de la petite saphène sont parfois difficile à comprendre. En effet, les varices résiduelles (très facilement accessibles au traitement) ne semblent pas jouer un rôle essentiel dans la récidive poplitée à la différence des troubles hémodynamiques profonds. Si les complications précoces de la chirurgie de la jonction saphéno-poplitée peuvent être évitées par une technique rigoureuse et sécurisée, le pourcentage inévitable de récidives apparaissant sous la forme d’une nouvelle source de reflux au niveau de la fosse poplitée ne pourra être réduit que par une meilleure compréhension des phénomènes de pression veineuse intéressant les veines musculaires du mollet, la veine poplitée et la veine fémorale. L’étude de la pression veineuse poplitée au mouvement et à l’effort surtout chez les patients présentant des incontinences de la veine petite saphène ou des récidives poplitées devrait être riche d’enseignement.
LEGENDES
- Tableau I : Evolution de symptômes (gène et douleur) mesurés sur une échelle de 0 à 10, du score de dysfonctionnement veineux et du score d’invalidité avant l’intervention et 4 ans après l’intervention
- Tableau II : Evolution des scores de classe CEAP avant l’intervention et à 4 ans.
- Figure 1 : Cas n°1 : Récidive poplitée alimentée par une perforante de la fosse poplitée ou par un moignon long résiduel chez une patiente présentant une insuffisance veineuse profonde poplitée.
- Figure 2 : Cas n°2 : Récidive variqueuse du mollet alimentée par une perforante, elle même, alimentée par une incontinence d’une veine jumelle qui était continente lors de la première intervention. Cette patiente présentait un moignon long résiduel sans reflux sur une jonction haute (16 cm).
- Figure 3 : Cas n° 3 : Perforante jumelle incontinente sur un abouchement de type C redevenant continente après suppression de la petite saphène incontinente.
- Figure 4 : Cas n° 4 : Apparition d’une perforante jumelle incontinente alimentée par une veine jumelle incontinente négligée lors de l’intervention.
- Figure 5 : Cas n° 5 : Disparition spontanée d’une perforante jumelle incontinente.
REFERENCES
- Vin F, Chleir F. Aspect échographique des récidives variqueuses postopératoires du territoire de la veine petite saphène. Ann Chir 2001 ;126 :320-4
- Creton D. 125 réinterventions pour récidives variqueuses poplitées après exérèse de la petite saphène. (Hypothèse anatomique et physiologique du mécanisme de la récidive). J Mal Vasc 1999 ; 24 :30-6
- Lees T, Singh S, Beard J, Spencer P, Rigby C. Prospective audit of surgery for varicose veins. Br J Surg 1997;84:44-6
- Gillet JL, Perrin M, Hiltbrand B, Bayon JM, Gobin JP, Calvignac JL, Grossetete C. Apport de l’écho-Doppler pré-et post-opératoire dans la chirurgie veineuse superficielle de la fosse poplitée. J Mal Vasc 1997 ; 22 : 330-5
- Creton D. Aspects techniques de l’exérèse de la petite veine saphène. Phlébologie 1999 ;52 :169-74
- Conrad P, Gassner P. Invagination stripping of the long and short saphenous vein using the PIN stripper. Aust N Z J Surg 1996;66:394-6
- Hanzlick J. Die Rezidivvarikose der Vena saphena parva. Eine 5-Jahresanalyse Zentralbl Chir 1999 ;124:42-7
- Fischer R, Vogel P. Die Resultate der Strippingoperation bei der Vena saphena parva. VASA 1987;16:349-51
- Pampari GC, Contini S, Japichino GG. Surgery of the saphenous-popliteal junction in the treatment of initial insufficiency of the small saphenous vein. Acta Biomed Ateneo Parmense 1988;59:111-5
- Van der Stricht J, Staelens Y. Veines musculaires du mollet. Phlébologie 1994 ;47:135-43
- Pieri A,Vannuzzi A, Duranti A, Michelagnoli S, Marcelli F, Santini M, Somigli L, Ludovici M, Caillard Ph, Vin F. La valvule pré-ostiale dela veine saphène externe. Phlébologie 1997 ; 50 :343-50
- Cavezzi A. Diagnostic de l’insuffisance veineuse superficielle des membres inferieurs par écho-doppler-couleur. Phlébologie 2000 ;1 : 15-22
- Neglen P, Raju SR. Ambulatory venous pressure revisited. J Vasc Surg 2000;31:1206-13
- Raju SR, Neglen P. Popliteal vein entrapment: A benign venographic feature or a pathologic entity? J Vasc Surg 2000;31:631-41
- Leon M, Volteas N, Labroloulos N, Hajj H, Fisher C, Chan P, et al, Popliteal vein entrapment in the normal population. Eur J Vasc Surg 1992;6:623-7
| Date | 2002 |
| Auteurs | Phlébologie 2002 ;55 :357-63 Creton D.Nancy, France. |






